Une nouvelle approche dans le traitement des tumeurs débutantes du côlon et du rectum
Auteur:
Les campagnes de dépistage du cancer colo-rectal ont augmenté de façon sensible la découverte de polypes par ailleurs asymptomatiques. Ils sont présents chez plus de 20% des patients examinés dans ce contexte. Alors que la majorité de ces polypes sont aisément résécables au moyen d’une anse diathermique, certains posent problème soit par leur taille, soit par leur apparence faisant suspecter une cancérisation.
Lorsque la taille de ces polypes dépasse 20 mm, l’abord thérapeutique traditionnel consiste soit en une résection en copeaux (piece-meal endoscopic mucosal resection (pEMR)) soit en une chirurgie de résection. Ces deux approches ont des inconvénients : en cas de résection endoscopique par pEMR il y a un risque de résection incomplète avec des taux de récidive locale, heureusement le plus souvent bénignes et pouvant être traitées endoscopiquement, de près de 20%. En outre, dans les plus grandes séries on retrouve de façon inattendue un cancer invasif dans près de 8%. Etant donné ce risque de récidive locale, ces patients doivent donc s’il y a cancer invasif ensuite être traité de façon complémentaire par une résection chirurgicale. En cas de résection chirurgicale, outre les couts et la durée d’hospitalisation plus importants, il peut aussi y avoir des conséquences fonctionnelles permanentes notamment en cas de chirurgie du rectum.
A côté des lésions tumorales manifestement invasives sténosantes ou ulcérées, les progrès de la qualité de l’endoscopie permettent d’identifier aussi des tumeurs dégénérées mais dont l’infiltration reste encore limitée au premier millimètre de la sous-muqueuse. Ces tumeurs n’ont pas de potentiel de métastase ganglionnaire, pour autant qu’elles soient bien différenciées, ne présentent pas d’infiltration lymphatique ou vasculaire ou n’aient pas de tendance à s’agglutiner en groupes de cellules (budding). Pour les évaluer de façon tout à fait certaine il faut bien entendu un spécimen de résection qui permette de fournir des réponses formelles à ces exigences.
Une technique mise au point par des japonais dans les années 2000, permet de prendre en charge ces patients de façon satisfaisante sans prendre de risque oncologique. Le principe consiste en une découpe de la muqueuse saine autour de la lésion suivi d’une dissection de la sous-muqueuse (endoscopic submucosal dissection), ce qui permet à la fois de ne plus avoir de limite de taille et qui fournit à l’anatomo-pathologiste un spécimen monobloc optimal, permettant dès lors d’effectuer une discussion en COM en parfaite connaissance de cause. Le service d’hépatogastroentérologie des Cliniques universitaires Saint-Luc a été le premier en Europe à mettre en œuvre cette technique dès 2006. Depuis lors près de 500 patients ont pu bénéficier de cette approche. Des lésions d’une taille allant jusqu’à 17 cm ( !) ont pu être réséqué en un bloc et aucune récidive locale n’a été observée. Dans 11% des cas une infiltration de la sous-muqueuse a été observée, mais dans les ¾ de ces cas, étant donné l’absence de facteur de risque, aucun traitement additionnel n’a été nécessaire.
L’inconvénient de l’ESD est qu’elle dure nettement plus longtemps qu’une pEMR et qu’il y a un risque de quelques pourcents de perforation, mais qui peut heureusement quasi toujours être pris en charge sans chirurgie.
Dans l’avenir, nous espérons mieux pouvoir sélectionner les patients qui en bénéficieront. Notre service s’investit aussi dans la recherche pour encore améliorer cette technique et raffiner les outils utilisés.
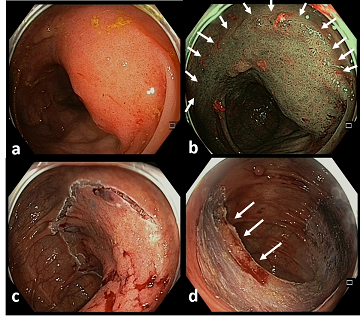
Illustration du traitement par ESD d’une tumeur superficielle du côlon droit : (a) L’aspect endoscopique non-granulaire est un facteur de risque de dégénérescence (b) Une modification du spectre de lumière utilisée (Narrow Band Imaging) ne montre pas de risque d’infiltration profonde (c) La découpe en muqueuse saine permet de s’assurer que la résection soit complète (d) L’inspection finale permet de vérifier l’intégrité de la couche musculeuse propre (+/- 1 mm d’épaisseur dans cette zone du côlon !). Les flèches indiquent la présence de graisse dans la sous-muqueuse à proximité de la valvule iléo-caecale.
L’analyse histologique démontrera qu’il s’agit d’une lésion T1sm1 bien différenciée, sans atteinte lymphovasculaire ni budding. Le traitement est curatif.